Болезнь Паркинсона – это хроническое заболевание, поражающее нервную систему, имеющее дегенеративный характер и приводящее к отсутствию контроля тела и нервным расстройствам. Болезнь Паркинсона – это прогрессирующее заболевание.
Каждая возрастная категория характеризуется спектром заболеваний, которые чаще всего встречаются в этом возрастном промежутке. Гериатрия – раздел в медицине, изучающий заболевания пожилых людей и их лечение. Болезнь Паркинсона входит в этот раздел, как дегенеративное заболевание центральной нервной системы.
История болезни Паркинсона начинается несколько тысяч лет назад, когда начали появляться описания больных с подобными симптомами: тремор, нарушение движений, сиалорея. Но заболевание названо в честь первого ученого, который описал заболевание в своем труде, в начале 19-го века, дав ему название – «дрожащий паралич», Джеймса Паркинсона. В то время не оценили его работу и вскоре забыли, когда патогенез был определен, невролог Жан Шарко предложил назвать заболевание, болезнью Паркинсона, считая, что работа его коллеги не была по достоинству принята. В своей работе Паркинсон подробно описал симптомы и возможное лечение патологии. Позже в середине двадцатого века, начали вестись исследования причины и патофизиология. В 2000-м году Арвид Карлссон получил Нобелевскую премию за изучение механизма действия медиатора дофамина, который играет главную роль в возникновении болезни Паркинсона.
Множество известных людей страдали от болезни Паркинсона, среди них и Папа римский Иоанн Павел II, и Сальвадор Дали, и Мохаммед Али, Хуан Карлос, Робин Уильямс. Никто не застрахован от этого.
Содержание
Что такое болезнь Паркинсона?
Болезнь Паркинсона является следствием нарушения синтеза и передачи дофамина в головном мозге, что ведет к нарушению функционирования экстрапирамидальной двигательной системы. Не только болезнь Паркинсона вызывает такие изменения, поэтому симптомы, появляющихся после нарушения работы экстрапирамидальной системы, называются паркинсонизмом, если не находятся причины патологии, то ставится диагноз, значит, патология идиопатическая – болезнь Паркинсона.
Патология распространена повсеместно и считается одной из самых распространенной дегенеративной патологий после болезни Альцгеймера. С увеличением возраста, встречается чаще. Обычно первые симптомы появляются в 55-60 лет. Но есть случаи, когда болезнь Паркинсона начинается в возрасте 25-30 лет (ювенильная форма) или в 40 лет (раннее начало). Встречается чаще у мужчин. Также доказано, что у курильщиков риск заболеть в три раза выше.
Болезнь Паркинсона по МКБ 10
Болезнь Паркинсона по Международный классификатору болезней 10 пересмотра (МКБ 10) имеет код G20.
Причины и патогенез
До сегодняшнего дня не выяснены точные причины болезни Паркинсона. Некоторые условия считаются факторами риска. Например, генетическая предрасположенность (случаи болезни Паркинсона у родственников), загрязнение окружающей среды.
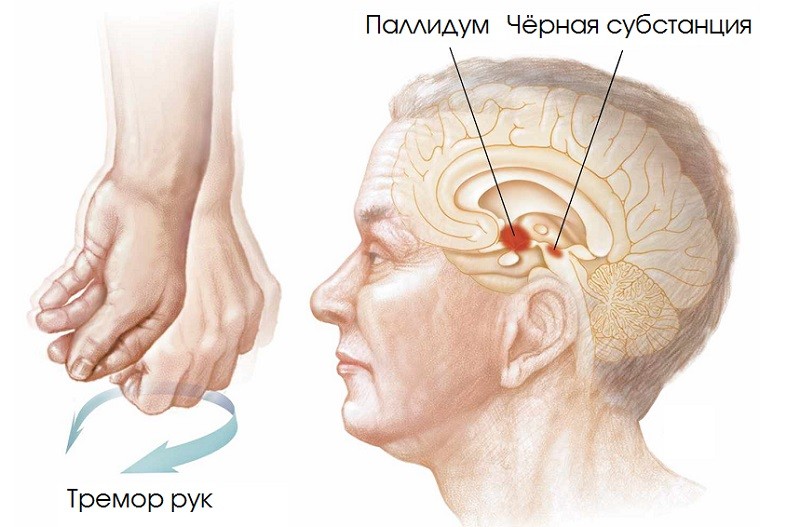
Чтобы понять патогенез, необходимо сначала определить функции и роль дофамина в деятельности центральной нервной системы. Дофамин – нервный медиатор, который синтезируется в мозге (в черном веществе), почках и надпочечниках из тирозина. Он является частью экстрапирамидальной моторной системы, которая обеспечивает двигательную активность человека, поддерживает тонус мышц, при этом работает самостоятельно, без участия коры головного мозга, то есть неосознанно.
Дофамин активирует структуры экстрапирамидальной системы, тем самым обеспечивает ее функционирование. Помимо этого дофамин один из главных медиаторов удовольствия и секретируется в процессе секса, вкусного ужина, хорошего кино. Дофамин отвечает за концентрацию внимания, его секреция управляет переключением внимания, именно этот механизм помимо координации движения нарушается при болезни Паркинсона.
В структурах, которые секрутируют дофамин, в черной и голубой субстанции наблюдается снижение числа нервных клеток и меланина, на их месте появляются тельца Леви – патологические скопления белка, которые являются патоанатомическим критерием для постановки диагноза. Снижение количества функциональной ткани ведет к синтезу соединительной ткани.
Таким образом, нарушается деятельность всех систем, в которых участвует дофамин. Экстрапирамидальная система не может координировать движения, внимание не концентрируется, нарушается система поощрения (не повышается настроение).
Стадии
В середине двадцатого века, когда болезнь Паркинсона изучалась максимально, Маргарет Хён и Мелвин Яр определили, каким образом может развиваться болезнь Паркисона. Они дали характеристику пяти стадиям ее эволюции. До наших дней эта классификация дошла с некоторыми изменениями, добавились промежуточные стадии болезни:
Стадия 0. Без признаков патологии, но с предрасположенностью к ней.
Стадия 1. Появление первых признаков на одной конечности.
Стадия 1,5. Заболевание развивается, когда появляются симптомы Паркинсона не только на одной конечности, как на первой стадии болезни, но и на позвоночнике, шее.
Стадия 2. На этой стадии признаки болезни проявляются на обеих конечностях, но с соблюдением общего равновесия (без постуральной неустойчивости).
Стадия 2,5. На этой стадии болезни отмечается появление помимо перечисленных симптомов постуральной неустойчивости. Тем ни менее, больной еще способен сохранить равновесие в следствии небольшого толчка.
Стадия 3. На этой стадии болезни проявляются все вышеперечисленные симптомы болезни Паркинсона (симметричное проявление на обеих конечностях, невозможность держать равновесие), но при возможности обслуживать себя.
Стадия 4. Лежачий больной. Требует постоянного обслуживания и терапии. Сохраняется возможность ходить или стоять без посторонней помощи.
Стадия 5. Тяжелая степень инвалидности. Больной полностью зависим от посторонней помощи, прикован к кровати.
Симптомы и признаки болезни
Механизм болезни Паркинсона заключается в снижении секреции дофамина, его низкая концентрация ведет к тому ,что проявляются следующие классические симптомы болезни Паркинсона, которые могут описать нарушения движений:
- тремор;
- гипокинезия (ограничения в движении, заторможенность, медлительность);
- ригидность мышц;
- постуральная неустойчивость.
Рассмотрим подробно симптомы болезни.
Тремор – это неконтролируемое дрожание конечностей. Чаще всего появляется в состоянии покоя, но иногда может быть и в процессе движений (интенциональный) или при попытке соблюсти равновесие (постуральный). Начинается с небольшого подергивания кончика пальца руки или ноги. Далее тремор может распространиться на всю кисть и выше, захватить все туловище. Если в покое тремор очевиден, чаще всего уменьшается во время сна или, когда больной выполняет непроизвольные движения. Увеличивается, если пациент нервничает, злится или сильно радуется. Большую сложность доставляет больному тремор пальцев, так как становятся невозможным мелкие движения, рисование, игра на пианино, письмо. Может появиться односложный тремор головы, по типу «да-да» или «нет-нет», тремор нижней челюсти, век. Изменяется походка, почерк, иногда дикция.
Основным отличием от тремора других разновидностей, например, после повреждения мозжечка, когда тремор начинается во время движения, при болезни Паркинсона, наоборот, движение снижает интенсивность тремора.
Олигокинезия или снижение двигательной активности, заключается в общей заторможенности и скованности. Пациент может застывать я и оставаться в неизменном положении некоторое время. Походка меняется, точнее, замедляется, так называемая кукольная походка появляется – маленькие шаги и параллельно расположенными ступнями при ходьбе. Движения пациента медленные и заторможенные. Больной позже остальных начинает смеяться или плакать, и остановиться ему тоже сложно, это также происходит с запозданием.
Изменяется почерк, буква становятся меньше, близко расположенные друг к другу, совместно с тремором, почерк может быть нечитабельным. Мимика тоже меняется, появляется амимия, то есть отсутствие проявлений эмоций на лице, или лучше сказать их невыразительность.
Олигокинезии характерно изменение синхронности движений и их координации. В процессе ходьбы, например, руки больной не размахивает, как здоровый человек, а держит прижатыми к телу, сгибание пальцев сопровождается разгибание кисти и наоборот.
Мышечная ригидность – все мышцы больного человека будто все время находятся в сокращенном состоянии. После проделывания какого-либо движения, пациент не может долгое время вернуть конечности в состояние покоя. Это провоцирует формирование специфического положения тела, когда все суставы находятся немного согнутом состоянии, голова опущена. Такая ригидность причиняет много неудобств и иногда боли пациенту, потому что он не может выполнять никаких движений, а сокращенные мышцы вызывают ноющую боль.
Постуральная неустойчиовость – это грубо говоря, нарушение равновесия. Особенность этого симптома в том, что пациент может сохранять равновесие в покое. Если начать двигаться, наклон тела вперед будет провоцировать продолжение наклона вперед, движение пациент не сможет остановить, поэтому равновесие нарушается, человек падает. Может наблюдаться невозможность начать движение, а потом остановить его, больной будет долго начинать движение, ускоряться, долго тормозить, чтобы потом, наконец, остановиться.
Симптомы вегетативного характера
Дофамин участвует в функционировании вегетативной нервной системы, поэтому при заболевании Паркинсона, наблюдается изменение общего метаболизма, что провоцирует повышение или снижение веса, вплоть до ожирения или кахексии.
Нарушение липидного обмена изменяет состав секрета сальных и жировых желез, в крови повышается уровень патогенных липопротеинов, появляется дислипидемия с повышением риска развития атеросклероза. Как известно атеросклероз провоцирует острый инфаркт миокарда, расслоение аорты, ишемический или геморрагический инсульты.
Люди с болезнью Паркинсона меняются не только в движениях, их психическое состояние тоже претерпевает патологические изменения. Помимо течения заболевания, на него влияет список препаратов, включенных в лечение болезни Паркинсона. Начинается психоз, который характеризуется нарушением эмоциональной составляющей, сознания, внимания. Пациенты могут галлюцинировать, бредить, терять личностное ядро. Появляется слабоумие, вызванное прогрессированием болезни Паркинсона, наблюдаются депрессии, тревожные состояния, бессонницы, синдром постоянной усталости. Личность меняется, появляется безынициативность, отстраненность, нелюдимость, в следствии ухудшения внимания и памяти больной часто повторяет одни и те же вопросы, забывает лица и имена родных.
В общем, все составляющие личности человека теряются, исчезают. До начала деменции депрессии встречаются чаще из-за осознания необратимости и тяжести болезни Паркинсона. Деменция не так быстро прогрессирует и не так остро проявляется как при обычной старческой деменции.
Формы
Каждое течение болезни Паркинсона индивидуально, поэтому прогноз зачастую не может быть точно установлен. Тем ни менее, пока это заболевание входит в список неизлечимых, поэтому лечение направлено только на поддержание состояние и на улучшения условий жизни пациента.
Основные формы определяются в зависимости от того, какие симптомы болезни Паркинсона проявляются:
1. Дрожательная форма. Как ясно по названию, главным симптомом этой формы – тремор. Остальные проявления долгое время могут отсутствовать или слабо проявляться. Такое проявление встречается редко, примерно в 6-7% случаев. Пациент не может выполнять элементарные движения, связанные с мелкой моторикой. Может наблюдаться явление, при котором после эмоционального потрясения, тремор прекращается. И больной может выполнять без усилий только что недоступные ему движения. Через некоторое время подобное явление иссякает, и симптомы возобновляются.
2. Ригидно-дрожательная форма. Одна из самых распространенных. Начинается клиника с повышенного мышечного тонуса, затем появляется тремор и нарушения двигательных функций:
- брадикинезия;
- амимия;
- кукольная походка;
- специфическая поза.
Гипокинезия быстро ведет к потере трудоспособности и вынуждает пациента быть зависимым от постороннего человека.
3. Дрожательно-ригидная форма. Схожа с вышеуказанной формой, но в этом случае больший акцент идет на тремор, который начинается у дистальных отделов кистей рук. Потом поднимается, захватывая всю руку, изредко все тело. Гипокинезия выражена меньше, чем в предыдущей форме. Самая часто встречающаяся форма.
4. Акинетико-ригидная форма. В этом случае тремор отсутствует, но ярко выражена клиника заторможенности и медлительности. Ригидность мышц вызывает боль, наблюдается амимия, нарушение движений, неспособность вовремя остановиться, потеря равновесия и частые падения.
5. Акинетическая форма. Редко встречается, одно из самых тяжелых форм болезни Паркинсона. Произвольные движения отсутствуют полностью, быстро наступает тотальная недееспособность пациента.
Каждая из форм болезни Паркинсона требует отдельного специального курса лечения. По мере прогрессирования заболевания, терапия может изменяться.
Диагностика
Когда появляются все классические признаки болезни Паркинсона, его диагностика не составляет проблем. Сложность заключается в том, чтобы определить, есть ли причина у паркинсонизма, либо это самостоятельное одноименное заболевание.
Предварительный диагноз ставится на основе беседы с пациентом, общего осмотра и простых тестов.
Во время сбора анамнеза врач обязан спросить обо всех родственниках, о которых помнит пациент, какими заболеваниями страдали. Возможно, болезнь Паркинсона в их случае не была диагностирована. По рассказам пациента можно выяснить, есть ли генетическая предрасположенность.
Врач должен узнать, когда появились первые симптомы болезни, какие они были, при каких обстоятельствах они могли исчезнуть или наоборот усилиться.
Классическим тестом для постановки предварительного диагноза является установление наличия феномена Вестфаля. В следствии повышенного тонуса мышц, пациент не может резко начинать двигаться. Вместо этого, движение начинается с запозданием, как и отмена движения.
После беседы врач начнет общий осмотр по системам. Обследует каждый орган, чтобы увидеть картину целиком. Так как часто пациенты с болезнью Паркинсона имеют множество сопутствующих заболеваний, врач должен убедиться в этом. Ведь препараты, использующиеся при лечении болезни Паркинсона, взаимодействуют с лекарствами против других патологий, что чревато изменением их эффективности, появлением нежелательных побочных симптомов.
Врач-невролог проведет беседу на определения умственного и психологического состояния. Так как при болезни Паркинсона бывают симптомы деменции, врач устанавливает IQ, ориентируется ли пациент в пространстве, какая у него концентрация внимания, память, эмоциональное состояние.
Необходима консультация психиатра для установления причины возможного психоза у пациента или депрессивного состояния.
Все специалисты должны провести дифференциальный диагноз с другими психиатрическими и дегенеративными заболевания, так как некоторые симптомы болезни Паркинсона могут встречаться и в других патологиях:
- при биполярном расстройстве;
- клинической депрессии;
- шизофрении;
- болезни Альцгеймера.
Нарушения равновесия встречаются при поражении мозжечка, нарушения движения – при различных нарушениях структуры головного мозга (опухоли травмы).
Во время дифференциального диагноза рассматривают такие причины появления паркинсонизма, как инсульт, травма, гидроцефалия, токсическое поражение, нарушениями в щитовидной железе.
Существует список наследственных и приобретенных заболеваний, которые характеризуются синдромом паркинсонизма:
- боковой амиотрофический склероз (БАС);
- болезнь телец Леви;
- синдром Шая—Драйжера и другие.
После осмотра назначаются лабораторные и инструментальные тесты для установления точного диагноза.
В общем анализе крови и мочи никаких конкретных проявлений болезни Паркинсона не будет, только при патологии метаболизма могут быть изменения уровня гемоглобина, анемия, снижение всех клеток крови, в анализе мочи при этом возможно появление белков, кетоновых тел, эпителия.
Биохимия крови покажет состояние органов.
В качестве дифференциальной диагностики назначают компьютерную томографию и магнитно-резонансную томографию головного мозга (опухоли, кровотечение, травма будут видны на снимках).
Конечный диагноз устанавливается после качественного сбора анамнеза и проведения дифференциальной диагностики.
Лечение
Болезнь Паркинсона сегодня считается неизлечимым, проводятся различные исследования новых препаратов, которые могли бы значительно отсрочить тяжелую степень патологии или вовсе излечить его. Но пока что болезнь Паркинсона подлежит только паллиативной терапии, направленной на улучшение общего состояния, поддержание нормальных условий жизни.
Нефармакологическое лечение включает в себя помощь пациенту в передвижении и самообслуживании, психологическая поддержка, реабилитация.
Медикаментозное лечение
Существует несколько стандартных групп препаратов, которые включены в лечение болезни Парикинсона:
- Леводопа;
- локаторы МАО-Б (фермент, разрушающий медиаторы, в том числе и дофамин);
- активаторы рецепторов дофамина.
Курс лечения назначается врачом после проведения исследования состояния организма, наличие противопоказаний для лечения.
Леводопа входит в группу дофаминергических препаратов. ДОФА – предшественник дофамина, входит в состав этой группы препаратов. Использование чистого дофамина невозможно, потому что он не проникает через гематоэнцефалический барьер и не попадает в головной мозг.
Леводопа очень быстро всасывается в ЖКТ и попадает в печень, там из нее синтезирует дофамин, что значительно снижает действенность препарата. Для того, чтобы большая часть леводопы проникла в структуры головного мозга, ее применяют вместе с препаратами, блокирующими фермент, превращающий леводопу в дофамин (бенсеразид, карбидопа).
Леводопа считается основным препаратом, который используется в большей части форм болезни Паркинсона. Как и у всякого препарата, у леводопы есть ряд противопоказаний и побочных явлений. Ее назначают пациентам старше 70-и лет, потому что побочные явления имеют свойства умножаться при длительном применении. Из-за появления побочных эффектов, терапевтический эффект падает. Поэтому людям младше 70-и рекомендуется начинать терапию с других препаратов.
Агонисты рецепторов дофамина, представителем которых является бромокриптин, стимулируют дофаминовые рецепторы, приводя к подобному действию, что и у леводопы. Часто встречают такие побочные эффекты, как отеки, диспепсия, зато редко вызывают дискинезию, которая часто встречается при лечении леводопой.
Блокаторы МАО-Б не так эффективны, как вышеперечисленные препараты. Их используют в основном в качестве дополнения к леводопе, чтобы снизить ее дозу и избежать неприятных побочных явлений.
Препараты, к которым иногда прибегают при лечении болезни Паркисона: блокаторы обратного захвата дофамина (блокируют его захват и уничтожение, а также стимулируют его выделение), центральные блокаторы холинорецепторов (самые первые используемые препараты).
Холинорецепторы эффективны, потому что патология синтеза дофамина в мозге компенсоторно увеличивает активность холинергической системы. Подавление ее действия, приводит к увеличению выделения дофамина. Раньше для лечения использовали белладонну, растительный препарат, блокатор рецепторов ацетилхолина, который блокировал и периферические рецепторы помимо центральных. Это приводило к массе побочных эффектор: ксеростомии (сухости во рту), нарушению фокусирования зрения, задержке мочеиспускания, головокружению.
Сегодня усовершенствованные препараты не воздействуют на периферические дофаминовые рецепторы, поэтому их эффективность велика и без большого количества побочных эффектов.
Хирургическое лечение
Существуют показания к хирургическому вмешательству. Практикуется удаление зоны таламуса (вентрального промежутка ядра) – таламотомия. Для пациентов с изолированной дрожательной формой болезни и при неэффективном фармакологическом лечении. В этом случае операция может полностью избавить от тремора, тем ни менее существует множество возможных осложнений операции.
Паллидотомия, другая операция, которая показана при тяжелых формах форм с расстройствами движения. Она более безопасная и по литературным данным эффективная.
Нейростимуляция
Нейростимуляция – малоинвазивная процедура, которая показана людям с формой болезни, не поддающаяся лечению
- или в случае, когда пациент не хочет потерять работу в следствии болезни Паркинсона;
- или при серьезных побочных эффектах от препаратов.
Процедура направлена на прицельную точечную стимуляцию структур головного мозга, отвечающих за выработку дофамина.
Лечебная физкультура
Лечебная физкультура помогает смягчить и уменьшить признаки болезни Паркинсона и её неприятные симптомы. Выполнять упражнения можно дома самостоятельно. Если больной не в состоянии это делать – ему нужно помогать. Можно записаться на занятия, где курировать упражнения будут профессионалы.
Лечение стволовыми клетками
Существуют начальные исследования со стволовыми клетками, которые трансплантирую прямо в область головного мозга. Известно, что стволовые клетки, попадая в определенную среду, могут начать делиться и давать рост новым видам клеток, соответствующим тем тканям, в которые попали стволовые клетки. Поэтому считается возможным заменить погибшие клетки, секретировавшие дофамин, на стволовые. Такие исследования начались в 2009-м году, пока что результатов особенных не добились.
Ученые считают, что тельца Леви не только появляются в ответ на начало болезни, но и являются основным его патологическим механизмом. Сегодня разрабатывается метод уничтожения этих телец, как способ полного излечения болезни.
Последствия болезни Паркинсона и прогноз
Пациент с болезнью Паркинсона рано или поздно теряют самостоятельность, не могут себя обслуживать и двигаться, становятся прикованы к инвалидному креслу или кровати и до конца жизни остаются в таком состоянии. Через 8 лет с начала болезни даже при адекватном лечении больные начинают терять трудоспособность, начинает развиваться деменция, другие психические двигательные нарушения, которые ведут к социальной смерти, предшествующей смерти физической.
Через 10 лет после того, как проявляются первые признаки болезни Паркинсона, пациенты чаще всего бросают работу, претендуют на инвалидность.
Несмотря на новые средства медицины, болезнь Паркинсона все еще считается неизлечимым смертельным заболеванием.
Рекомендации при болезни Паркинсона
Пациенты, которые начали курс лечение помимо постоянной консультации врача и периодического обследования, должны поддерживаться семьей, родными и специалистами-психологами.
Существуют частые консультации больных и групповые занятия, где люди с болезнью Паркинсона делятся опытом, страхами, болью. Такой подход к психическому состоянию дает больным чувство безопасности и сплоченности, улучшает общее психологическое состояние, что играет немаловажную роль в процессе прогрессирования болезни Паркинсона.
Необходимо стараться продолжать нормальную жизнь. Люди с болезнью Паркинсона хотят до последнего оставаться на работе, по закону, пока они выполняют норму, их не имею право увольнять, даже если их общий собственный показатель снизился.
Родные должны поддерживать больного человека, ухаживать ему и помогать. Нужно быть готовыми к тому, что последние стадии болезни Паркинсона подразумевают полный уход ха больным.
Профилактика
В качестве профилактики людям с отягощенным семейным анамнезом следует консультироваться с неврологом, психиатром.
Как только начинают появляться первые симптомы, следует проконсультироваться с врачами. Для установления диагноза собирается консилиум из невролога, психиатра, нейрохирурга.
В остальном профилактика болезни выглядит как любая другая при дегенеративных патологиях центральной нервной системы. Даже если учитывать, болезнь Паркинсона – идиопатическая, это лишь доказывает, что неизвестна ее причина. Доказано, что люди с сосудистыми заболеваниями, патологиями сердца, нарушениями обмена веществ, атеросклерозом тяжелее переносят симптомы болезни Паркинсона и ее лечение. Поэтому здоровый образ жизни обеспечивает профилактику большого количества патологий:
-
Здоровое питание: понизить количество потребляемого сахара жиров, соли. Исключить из рациона питания жареные блюда, хлебобулочные изделия. Количество соли следует снизить до 0,5 г в день, а лучше всего исключить полностью. Избегать блюда из фаст-фуда, которые полны сахара и дешевых продуктов. Употреблять много овощей и фруктов. Разграничить режим питания, есть часто и маленькими порциями, не голодать и не наедать за один раз. Нужно поддерживать свой вес в нормальных пределах, для этого нужно посчитать индекс массы тела, который в норме составляет 18,5-24,99 (количество килограмм делятся на рост в метрах).
-
Активный здоровый образ жизни. Он включает спорт в пределах разумного, это значит, что минимум полчаса физической активности в день. Это может быть легкая прогулка или зарядка. Для молодых приветствуется спортивный зал или походы на бассейн.
-
Режим дня подразумевает под собой здоровый 7-8-и часовой сон, распределение режима работы и отдыха равномерно и разумно, избегание лишнего стресса.
-
Профилактика других заболеваний сдачей периодических стандартных анализов крови и мочи, поддержание в компенсированном состоянии хронические заболевания.
-
Отменить употребление табака и алкоголя.
-
Не увлекаться кофе, хотя доказано, что одна чашка некрепкого кофе в день снижает риск развития болезни Паркинсона.
-
Контроль над приемом лекарств. Люди с психиатрическими диагнозами, принимающие антипсихотические препараты, входят в группу риска для развития вторичного паркинсонизма. Если проявляются первые признаки болезни Паркинсона необходимо срочно прекратить применение.
-
Вторичная профилактика, то есть предотвращение осложнений и развития болезни Паркинсона включает контроль над приемом препаратов, консультации специалистов, диета с низким содержание белка для людей, принимающих леводопу.
-
Вторичная профилактика включает психологические консультации, продолжать максимально долго ходить на работу.
Стоит осознавать и признавать неизбежность смерти и принимать это. Психологические консультации сегодня стали незаменимыми и идут рядом с фармакологическим лечением, возводя болезнь Паркинсона на ступень болезни тела и духа. Ею должны заниматься как врачи и психологи, так и духовные наставники, друзья, родственники.
Болезнь Паркинсона – это тяжелое хроническое неизлечимое заболевание, которое нарушает функционирование всего тела и разума и ведет к быстрой неизбежной инвалидизации, когда наступают последние стадии болезни и исключению человека из социума. Первые симптомы болезни должны быть показанием для срочного обращения к врачу. Это страшное состояние приводит к большому проценту суицидов среди пациентов с болезнью Паркинсона. Этот факт показывает, что необходимо учить пациента, как бороться с диагнозом и как с ним жить, а также и его окружение, и общество в целом.
















Оставить комментарий