Кашель – это наиболее распространенный симптом острых или хронических болезней дыхательной системы. Оттого или иного вида кашля страдают и взрослые, и дети. Этот симптом свидетельствует о поражении различных отделов дыхательного тракта. Наиболее часто встречающимся видом является трахейный кашель без отделения мокроты. Такой кашель свидетельствует об остром или хроническом трахеите.
Содержание
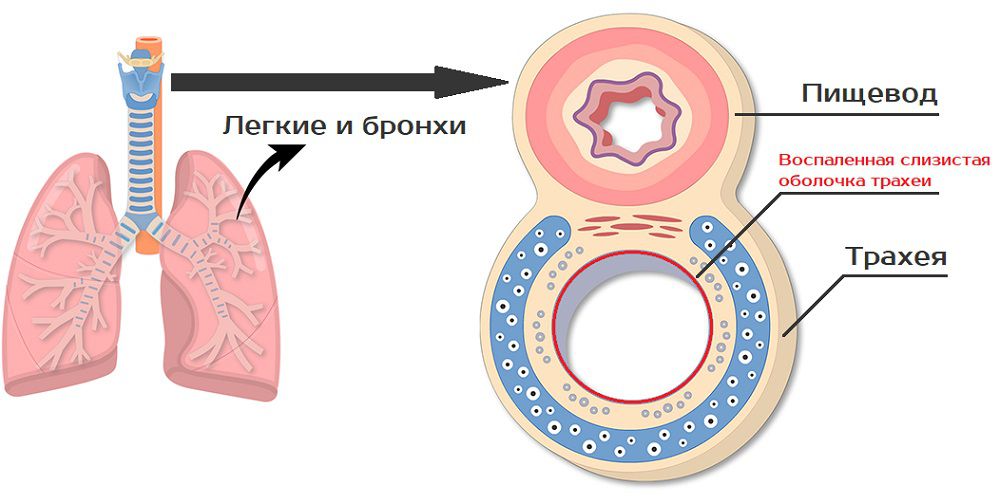
Анатомия трахеи
Трахея представляет собой трубку, состоящую из хрящевой ткани. Она находится в шейном отделе, спереди нее располагается щитовидная железа, сзади проходит пищевод.
Хрящевая ткань представлена кольцами, связанными между собой связками. Всего таких хрящевых колец насчитывается около двадцати.
Трахея берет свое начало на уровне 7 шейного позвонка и заканчивается бифуркацией (раздвоением) на правый и левый бронхи. Далее располагаются нижние дыхательные пути человека.
Изнутри она выстлана мерцательным эпителием (слизистой оболочкой).
У детей анатомия трахеи немного отличается от взрослого человека. Она более узкая, особенно входное отверстие на границе с гортанью.
Что такое трахеит?
Трахеит – это воспаление слизистой оболочки трахеи, сопровождающиеся кашлем и болью за грудиной. Острый трахеит не является самостоятельной нозологической единицей, а всегда возникает как симптом какого-либо заболевания. Чаще всего острый трахеит носит инфекционный характер и сопровождает острые респираторные вирусные инфекции. Хронический трахеит почти всегда имеет аллергическую природу.
Острый трахеит может сочетаться с острым ларингитом, бронхитом и пневмонией.
Патогенез
Патогенез острого трахеита характеризуется возникновением воспалительной реакции вследствие попадания болезнетворных микроорганизмов и аллергенов. В результате чего сосуды становятся более проницаемыми, расширенными. Все это приводит к отеку слизистой и появлению слизистого отделяемого.
Кашлевой рефлекс происходит под давлением отека на кашлевые рецепторы. Организм пытается избавиться с помощью него от чужеродных частиц. Именно из-за этого механизма пациенту с сухим кашлем не должны назначаться противокашлевые средства без особой необходимости.
По мере прогрессирования воспаления отделяемое становится все более вязкое, оно застаивается в дыхательных путях. В нем начинают размножаться бактерии и происходит присоединение вторичной инфекции. Если бактерии мигрируют в нижние дыхательные пути – развивается острое воспаление легких.
При хроническом течении на фоне постоянного воспаления происходят атрофические изменения слизистой оболочки, она перестает достаточно увлажняться, и мокрота не отделяется. Поэтому покашливание беспокоит человека практически постоянно.
Причины
Этиологические факторы развития острого и хронического трахеита многообразны. Наиболее частыми являются:
- вирусы;
- бактерии;
- грибковое воспаление;
- аллергические агенты.
Факторы риска
К основным факторам риска, провоцирующим развитие острого и хронического трахеита относятся:
- курение;
- вдыхание холодного воздуха;
- нахождение в сырых, плохо отапливаемых помещениях;
- работа с химическими веществами, пылью, лекарственными средствами;
- хронические болезни (сахарный диабет, системная красная волчанка, онкология);
- прием некоторых лекарств (в основном гормональных);
- хронические очаги инфекции в организме (хронический тонзиллит, кариес, гастрит, язва желудка);
- терапия с помощью химиотерапевтических средств;
- ВИЧ-инфекция (СПИД);
- переохлаждение организма;
- снижение иммунитета;
- вдыхание чрезмерно сухого воздуха.
Хронический трахеит обостряется в осенне-зимний период. Это связано не только с циркуляций вирусов в этот период, но также из-за начала отопительного сезона. Воздух в квартирах становится более сухим, что приводит к пересыханию слизистой оболочки трахеи и как следствие обострению хронического трахеита. Кашель из-за пересыхания слизистой оболочки носит постоянный характер и проходит после приема жидкости.
Возбудители острого инфекционного трахеита
Путь передачи возбудителя воздушно-капельный. Заражение происходит при тесном контакте с заболевшим, при кашле, разговоре. При некоторых видах микроорганизмов человек остается носителем и не зная об этом заражает окружающих людей.
У детей частый возбудитель трахеита – это гемофильная палочка или гемолитический стрептококк.
| Вид инфекции |
Основные возбудители |
| АденозВирусы |
Вирус гриппа, парагриппа, аденовирусы, коронавирусы, вирусы герпеса, кори, краснухи. |
| ФиброаденоматозБактерии |
Клебсиелла, протей, гемофильная палочка, стафилококки, стрептококки, пневмококки, коклюшная палочка. |
| Диффузная кистозная мастопатияГрибки |
Грибы из рода Кандида. |
Классификация
Трахеит классифицируется по нескольким категориям:
- по этиологическому признаку;
- по происхождению;
- по течению;
- по сочетанию поражения с другими органами.
Исходя из причины, повлекшей развитие воспаления, острый трахеит делится на две большие группы:
- инфекционный трахеит (вирусы, бактерии, грибки);
- неинфекционный трахеит (аллергический трахеит, осложнение другого заболевания).
Острый инфекционный трахеит в 90% случаев – это вирусный трахеит. Чаще всего его вызывает вирус гриппа.
| Трахеит по этиологическому признаку |
Особенности |
| Вирусный трахеит |
Возникает на фоне вирусных инфекций. Нередко трахеит первый симптом гриппа. Острый трахеит может быть, как осложнение ветряной оспы, кори или краснухи. |
| Бактериальный трахеит |
Проявляется при бактериальной инфекции. Может быть осложнением вирусных инфекций, когда иммунитет ослаблен и присоединяется бактериальная флора. |
| Грибковый трахеит |
Возбудителями этого вида хронического трахеита выступают грибки из рода Кандида. Грибковый трахеит диагностируется у ослабленных больных, при ВИЧ-инфекции или онкологии. |
| Аллергический трахеит |
Развивается при контакте человека с аллергеном. Это пищевая продукция, пыль, шерсть животных, бытовая химия. |
По происхождению трахеит делится на следующие виды:
- первичный (как самостоятельная нозологическая единица);
- вторичный (осложнение какой-либо патологии).
По течению трахеит бывает:
- острый трахеит;
- хронический трахеит.
Острый трахеит развивается внезапно, на фоне вирусных инфекций и длится не более 2 недель. Если кашель без мокроты сохраняется свыше этого срока, то можно говорить о хроническом воспалении.
Хронический трахеит протекает долго, характеризуясь изменениями в слизистой оболочке трахеи.
Острый трахеит часто сочетается с поражением других областей дыхательного тракта. Из этого следует следующая классификация:
- острый ринофаринготрахеит (воспаление слизистой оболочки носовых ходов, глотки и трахеи);
- острый ларинготрахеит (сочетание воспаления слизистой гортани и трахеи);
- острый трахеобронхит (воспаление слизистой оболочки трахеи и бронхов);
- трахеобронхопневмония (воспаление захватывает легкие).
Трахеит по МКБ-10
В соответствии с международным классификатором болезней 10-го пересмотра (МКБ-10) острый трахит имеет код J04.1.
Симптомы трахеита
В зависимости от вида воспаления, симптомы трахеита могут быть различными. Острое воспаление имеет общие черты.
К общим признакам трахеита относятся:
- сухой кашель, «лающий» (в самом начале заболевания без отделения мокроты);
- мокрота (скудная слизистая, при бактериальном воспалении мокрота гнойная);
- боль за грудиной;
- боли в горле;
- лихорадка;
- слабость, утомляемость.
Кашель без отделения мокроты при хроническом трахеите может значительно усугублять состояние больного. Как правило, надсадный, «царапающий горло», «лающий». Возникает после разговора, смеха, глубокого вздоха.
Сухой кашель наблюдается 3—4 дня, а затем образовывается слизистая мокрота. На начальном этапе она скудная, плохо отделяема, имеет слизистый характер. По мере прогрессирования или при присоединении бактериальной инфекции мокрота становится более густой, трудно отделяемой, приобретает гнойный характер. При этом мокрота имеет зеленоватый цвет.
Характер лихорадки зависит от причины. Часто она субфебрильная (37-37,5℃). Температура повышается к вечеру, но не достигает фебрильных значений. Если имеет место распространение воспаления на нижние части респираторного тракта, то в этом случае лихорадка выражена, до 39—40℃.
Симптомы острого трахеита
Острый трахеит развивается внезапно. Сочетается с другими признаки инфекционного процесса.
Наблюдаются следующие симптомы трахеита:
- сухой кашель без мокроты;
- лихорадка;
- ощущение заложенности в грудной клетке;
- боли грудной клетке (усиливаются во время кашля);
- скудная слизистая мокрота;
- головная боль, слабость, утомляемость;
- боль в горле, першение, осиплость голоса.
Острый трахеит проходит после лечения основного заболевания. Как правило, процесс выздоровления не превышает 2 недель.
Симптомы хронического трахеита
Хронический трахеит – это воспаление, протекающие более 2 недель. Хронический трахеит наблюдается при аллергических реакций и соматических патологий.
К хроническому трахеиту можно отнести психогенное покашливание (в этом случае мокроты не будет).
Симптомы хронического трахеита:
- сухой кашель с небольшим количеством мокроты;
- боли при кашле в грудной клетке.
Кашель возникает приступами, после чего отделяется немного мокроты. Из-за постоянного кашля возникают боли в грудной клетке и горле.
Температура при хроническом трахеите не повышается.
Часто хронический трахеит проходит сам по себе, не требуя какого-либо специфического лечения. Но если кроме кашля возникают другие тревожащие симптомы, это повод обратиться за медицинской помощью.
К таким симптомам относятся:
- длительный мучительный кашель (без мокроты), с позывами на рвоту;
- наличие крови в мокроте;
- осиплость или полное исчезновение голоса;
- сильные боли в грудной клетке;
- невозможность проглотить пищу;
- резкое похудение;
- повышение температуры тела в вечернее время.
Симптомы трахеита исходя из этиологического признака
В зависимости от причины воспаления меняются и симптомы патологии. Они имеют свои отличительные черты и особенности, что играет не последнюю роль в диагностике трахеита.
| Виды трахеита |
Симптомы |
| Вирусный трахеит |
Симптомы характеризуются наличием сухого кашля, который через несколько дней становится влажным. Беспокоит повышенная лихорадка, першение в горле, насморк, осиплость голоса и другие симптомы присущие вирусным инфекциям. |
| Бактериальный трахеит |
Наблюдается повышение лихорадка, кашель с отделением гнойной мокроты. Она обильная, вязкая, с неприятным запахом. Пациента беспокоят боли в области грудины. При вовлечении в процесс воспаления нижних отделов дыхательных путей развивается бронхит или пневмония. |
| Грибковый трахеит |
Симптомы характеризуются длительным сухим кашлем, с отделением скудной мокроты. Отделяемое слизистое с вкраплениями белесоватых комочков, имеет неприятный запах. Кашель возникает преимущественно в утренние часы, сразу после пробуждения. Наблюдается лихорадка не выше субфебрильных значений. Возможен зуд в горле, ощущение заложенности. Грибковый трахеит встречается у Вич — положительных пациентов, при лечении химиотерапевтическими препаратами, и при проведении лучевой терапии. |
| Аллергический трахеит |
Симптомы характеризуются сухим кашлем без отделения мокроты (или со скудным отделением слизистой мокроты). Нередко сочетается с аллергическим ринитом, конъюнктивитом, зудом в горле. Проявляется аллергический трахеит преимущественно на фоне контакта с аллергеном. |
Диагностика трахеита
Как правило, постановка правильного диагноза затруднений не вызывает. При наличии сопутствующих симптомов, таких как, лихорадка, першение в горле, насморк, врач без труда предположит инфекционную природу воспаления.
Но если симптомы недостаточно выражены, а в анамнезе имеется затяжной кашель без мокроты, тогда проводят комплексную диагностику.
Диагностикой и лечением острого трахеита на начальном этапе занимается врач-терапевт. После первичного осмотра он направляет пациента на консультацию к другим врачам, на сдачу анализов.
Диагностика острого трахеита включает в себя лабораторные и инструментальные методы исследования.
При первичном осмотре врач опрашивает пациента, аускультирует (выслушивает) хрипы в дыхательных путях.
При остром трахеите будут слышны сухие хрипы в области трахеи, в легких же хрипов слышно не будет.
Если острый трахеит сочетается с ларингитом или другой патологией верхних дыхательных путей, то пациенту показана консультация отоларинголога.
Лабораторная диагностика острого трахеита включает в себя:
- клинический анализ крови;
- биохимический анализ крови;
- общий анализ мочи (для общей оценки состояния организма);
- анализ мокроты (для выявления возбудителя);
- анализ крови для определения аллергена (при подозрении на аллергическую форму трахеита);
- мазки из носоглотки (для определения возбудителя);
- серологическое исследование на коклюш;
- проба Манту или Диаскин – тест (при подозрении на туберкулез).
Дополнительная диагностика назначается, если результаты предыдущих исследований не дали определенных результатов.
К ним относятся:
- рентгенография органов грудной клетки;
- ларинготрахеоскопия (осмотр гортани и трахеи);
- компьютерная томография органов грудной полости;
- МРТ;
- биопсия (если обнаружена опухоль).
Для постановки точного диагноза может потребоваться консультация следующих специалистов:
- пульмонолога;
- фтизиатра;
- аллерголога.
При подозрении на аллергическую природу кашля проводятся различные аллергологические пробы. Как правило, наличие аллергии можно заподозрить по клиническому анализу крови (будут повышены эозинофилы).
Дифференциальная диагностика
Симптомы трахеита во многом похожи на проявления других патологий, именно поэтому врач проводит сравнительную диагностику для постановки точного диагноза.
Дифференциальную диагностику проводят со следующими патологиями:
- острый или хронический бронхит (воспаление слизистой оболочки бронхов);
- пневмония (воспаление слизистой оболочки легких);
- плеврит;
- туберкулез;
- рак легких;
- инородное тело в дыхательных путях;
- опухоли трахеи и гортани;
- травмы;
- истинный круп (при дифтерии);
- коклюш.
Лечение
Лечение зависит от причины возникновения воспаления. Общие принципы лечения трахеита следующие:
- медикаментозная терапия;
- терапия с помощью ингаляций;
- народные средства;
- физиотерапия;
- массаж.
Медикаментозная терапия
В первую очередь лекарственное средство назначается исходя из причины трахеита. Наряду с этиотропной терапией назначается симптоматическое лечение патологии.
Лекарства для лечения трахеита:
- антибактериальные;
- противогрибковые;
- жаропонижающие;
- противовирусные;
- антигистаминные;
- противокашлевые;
- отхаркивающие;
- ингаляционное введение лекарственных средств.
| Виды трахеита |
Лечение |
| Аденоз |
Вирусный трахеит Противовирусные препараты (Тамифлю, Арбидол, Ремантадин, Ингавирин); жаропонижающие средства (Парацетамол, Ибупрофен); отхаркивающие сиропы или таблетки (Термопсис, Стоптуссин, Гербион); пастилки от кашля и боли в горле (Доктор Мом, Стрепсилс); полоскания горла отваром ромашки или Фурацилином; ингаляции (Пульмикорт, Лазолван). |
| Бактериальный трахеит |
Антибиотики (Супракс, Азитромицин, Амоксиклав); жаропонижающие препараты; отхаркивающие сиропы или таблетки, противокашлевые средства (при мучительном кашле – коклюш). |
| Грибковый трахеит |
Противогрибковые препараты; иммуномодуляторы (интерфероны). |
| Аллергический трахеит |
Антигистаминные средства (Лоратадин, Лорагексал, Супрастин). |
Ингаляции
Наиболее эффективным средством в борьбе с острым или хроническим воспалением является ингаляционное введение препаратов. Этот способ позволяет поступать лекарственному препарату непосредственно в дыхательные пути, что позволяет добиться лучшего лечебного эффекта.
Для этой цели используют ингаляции со следующими средствами:
- отхаркивающими сиропами (Лазолван, Геделикс);
- физиологическим раствором;
- минеральной водой;
- глюкокортикостероидами (Пульмикорт).
Ингаляторное введение препаратов обеспечивает быстрый противовоспалительный и смягчающий эффект. Такие методы показаны при острых состояниях, как, например, стенозирующий ларинготрахеит. Своевременное введение Пульмикорта позволяет расширить голосовую щель и снять ее спазм.
Ингаляции проводят с помощью портативного небулайзера. Для этого необходимое количество сиропа смешивают с 0,9% физиологическим раствором натрия хлорида. После чего при помощи маски человек дышит получившимся паром.
Следует помнить, что при повышенной температуре тела ингаляции запрещены. Кроме этого, не рекомендуется проводить процедуру непосредственно перед сном. После нее мокрота (слизистого характера) выделяется более обильно.
Процедуру назначают 2 раза в день (утром и вечером) до полного выздоровления.
Кроме сиропов, можно использовать физиологический раствор и минеральные воды. Такие средства хорошо увлажняют дыхательные пути.
Физиотерапия
Широкое применение в лечении острого и хронического трахеита получили физиотерапевтические методики. К основным относятся:
- УВЧ – терапия;
- ультрафиолетовое облучение;
- индуктометрия;
- дарсонвализация;
- электрофорез;
- аэроионотерапия;
- лазеротерапия.
Назначение физиотерапии зависит от течения трахеита. В лечение острого трахеита применяют:
- УВЧ-терапия (по 5—10 минут 3—4 процедуры ежедневно);
- УФО – процедура (10—15 процедур);
- дарсонвализация (7–8 процедур);
- лекарственный электрофорез (10 процедур).
Для хронического трахеита применяют следующие физиотерапевтическое лечение:
- лекарственный электрофорез с аскорбиновой кислотой (10 процедур);
- УФО трахеи (5—6 процедур);
- Аэроионотерапия (20 процедур).
Народные средства
Народных методов лечения острого и хронического трахеита довольно много. Они показывают свою эффективность не только в отношении острого, но и хронического течения воспаления. Лечат острый трахеит при помощи отваров, настоев, ингаляций и компрессов на область трахеи.
| Народное лечение |
Способ приготовления |
| Отвар из листьев эвкалипта |
Для приготовления отвара нужно взять сухую смесь листьев эвкалипта, отварить в течение 5 минут. Дышать над получившимся паром 15 минут 2 раза в день 7 дней. |
| Микстура из черной редьки и меда |
Из черной редьки приготовить сок, добавить 1 столовую ложку меда. Перемешать. Консистенция должна получиться жидкой. Пить такую микстуру 3 раза в день по 1 столовой ложке. |
| Молоко с медом и маслом |
Для приготовления потребуется теплое молоко (оно не должно быть обжигающим), 1 столовая ложка меда и небольшой кусок сливочного масла. Все ингредиенты смешать и выпить перед сном. Это средство поможет снять дискомфорт в горле и сухой кашель. |
| Отвар из корня алтея |
Для приготовления нужно взять сухой корень алтея и проварить 20 минут. Затем дать остыть и процедить через несколько слоев марли. Принимать по 1 столовой ложке 3 раза в день 7—10 дней. |
| Компресс из листьев капусты с медом |
Листья капусты слегка отварить и остудить. Намазать мед и приложить на область груди, закрепить бинтом. Такой компресс делают 1 раз в день, на ночь. |
| Компресс из отварного картофеля |
Отварить картофель, хорошо размять. Завернуть получившуюся смесь в несколько слоев марли. Прикладывать на область груди на ночь до полного выздоровления. |
| Луковый сок с сахаром |
Для приготовления лукового сока нужно взять 1 луковицу и натереть на терке. Затем отжать через марлю сок, добавить 1 столовую ложку сахара и хорошо перемешать. Дать настояться. Принимать по 2 столовые ложки 2 раза в день. Луковый сок обладает отхаркивающим действием, что способствует лучшему отхождению мокроты. |
| Отвар из цветков календулы |
Для приготовления отвара нужно взять 2 столовые ложки сухого порошка календулы и отварить в течение получаса. Затем процедить и остудить до комфортной температуры. Полоскать горло 2 раза в сутки 5 дней. |
Паровые ингаляции зарекомендовали себя как проверенное и эффективное средство борьбы с сухим кашлем. Но тем не менее нужно знать правила безопасности и противопоказания к этому методу лечения:
- с осторожностью применять ингаляции у людей с артериальной гипертензией и заболеваниями сердца;
- ингаляции противопоказаны при высокой температуре;
- детям до 3 лет паровые ингаляции проводить не рекомендуется.
Диета
Диета при остром трахеите должна преследовать следующие цели:
- снижение секреции слизи в дыхательных путях;
- уменьшение раздражения горла и трахеи;
- гипоаллергенное питание (при аллергическом трахеите).
В питании при остром инфекционном трахеите должно быть:
- легкоусвояемые продукты (фрукты, овощи, овощной и куриный бульоны);
- отказ от соленой, острой и копченой пищи;
- отказ от чрезмерно холодной или горячей пищи;
- обильное теплое питье (морсы, чай с лимоном, компоты, соки).
Принципы питания в период обострения аллергического трахеита:
- отказ от аллергенных продуктов (цитрусовые, шоколад, красные фрукты и ягоды, орехи, мед, сахар, яйца, молоко и сыр);
- с осторожностью вводить в рацион новые продукты;
- готовить самостоятельно, по возможности избегать полуфабрикатов.
Что можно есть в период обострения:
- нежирные сорта мяса и рыбы;
- кисломолочные продукты (творог, кефир);
- зеленые яблоки;
- каши на воде;
- бездрожжевой хлеб;
- овощи (капуста, огурцы, картофель, зелень).
Список продуктов меняют в зависимости от конкретного случая. Врач устанавливает список разрешенных продуктов после сдачи анализов на аллергены.
Трахеит у детей (симптомы и лечение)
Острый трахеит у детей протекает тяжелее, чем у взрослых. Это связано с несовершенством иммунной системы и более узкой голосовой щелью, чем у взрослых.
Трахеит у детей нередко сочетается с острым ларингитом и фарингитом. Поэтому присутствуют следующие симптомы:
- повышение температуры тела до фебрильных значений;
- сухой «лающий» кашель без мокроты;
- охриплость голоса;
- боли в горле;
- охриплость голоса;
- «жужжащие» хрипы в трахее;
- беспокойство.
У детей симптомы острого трахеита развивается резко, возможно затруднение дыхания. У детей до 5 лет высокий риск развития ложного крупа (стеноза гортани). Это происходит вследствие сильного отека слизистой оболочки гортани.
Ложный круп – это опасный симптом, требующий незамедлительного медицинского вмешательства. Приступ стеноза гортани происходит у детей преимущественно ночью и сопровождается следующими симптомами:
- усиление кашля (выраженный «лающий» кашель);
- осиплость голоса;
- затрудненное шумное дыхание;
- затрудненный вдох;
- западение яремной ямки (углубление на шее под ключицей).
Острый приступ развивается преимущественно в ночное время, поэтому родителям нужно следить за состоянием своего ребенка и при первых симптомах вызывать бригаду скорой медицинской помощи.
Первая помощь при ложном крупе:
- вызвать «скорую помощь»;
- успокоить себя и ребенка;
- обеспечить приток свежего воздуха;
- провести ингаляцию с помощью физраствора;
- если нет возможности сделать ингаляцию, можно дышать над паром в ванной комнате.
Если у ребенка уже случались такие приступы, то в ингаляцию можно добавить Пульмикорт в рекомендованной врачом дозировке.
Даже неосложненный трахеит протекает более тяжело, вызывая осложнения. Поэтому лечить острый трахеит у ребенка нужно начиная с первого дня. Лечение трахеита у детей имеет свои особенности.
У детей основным лечением являются ингаляции с отхаркивающими препаратами, сиропы назначаются реже (особенно у детей 1 года жизни).
Если имеет место бактериальное воспаление, то назначаются антибиотики в детской дозировке.
Особенно важно у детей первых 3 лет жизни проводить дренирующий массаж. Он заключается в легком поколачивании по спине в проекции бронхов и легких. Это необходимо для профилактики застойных явлений в бронхах и легких.
Общие рекомендации по лечению детей:
- ингаляции (в том числе с ингаляционными глюкокортикостероидами при хроническом трахеите);
- сиропы (отхаркивающие, противокашлевые);
- растирание области груди согревающими мазями (Доктор Мом-Фито, барсучий жир);
- теплые ножные ванночки;
- жаропонижающие препараты;
- антибиотики (Суммамед, Супракс);
- антигистаминные препараты;
- противовоспалительные препараты (при хроническом трахеите). Примером такого средства Эреспал.
Трахеит у беременных
Трахеит у беременных имеет ряд особенностей. Кашель может не только причинять серьезное беспокойство, но и представлять риск для вынашивания. Так как во время кашля происходит напряжение мышц брюшного пресса. Поэтому лечение трахеита во время беременности имеет ряд особенностей. Самолечение недопустимо.
Основное правило – это симптоматическая терапия, снижение кашлевого рефлекса и профилактика осложнений.
Во время беременности показано следующее лечение:
- применение разрешенных антибиотиков (Амоксиклав, Цефтриаксон);
- противокашлевые пастилки или сиропы (Стоптуссин);
- жаропонижающие препараты при температуре выше 38 (Парацетамол);
- увлажнение слизистой оболочки;
- обильное теплое питье.
Если у беременной женщины диагностирован аллергический трахеит, врач подбирает наиболее безопасный антигистаминный препарат.
Нужна ли госпитализация?
Лечение острого и хронического трахеита проходит в амбулаторных условиях. Но если у человека развилась пневмония, то потребуется госпитализация в стационар.
То же самое касается и детей. Если у ребенка развился острый стенозирующий ларинготрахеит, потребуется лечение в стационаре.
Осложнения
При несвоевременной диагностике и лечение могут развиться следующие осложнения:
- острый бронхит (воспаление бронхов);
- пневмония;
- «ложный круп» (стеноз гортани, может привести к остановке дыхания);
- атрофические изменения слизистой оболочки трахеи;
- бронхиальная астма (при аллергическом трахеите).
Прогноз
Прогноз при трахеите благоприятный. При правильном лечение удается достичь выздоровления уже через несколько дней.
Если наблюдается сочетание трахеита с пневмонией, то в этом случае прогноз зависит от эффективности лечения.
Профилактика
Специфической профилактики трахеита не существует, но чтобы снизить риск развития патологии нужно следовать некоторым простым рекомендациям.
- отказ от курения;
- укрепление иммунитета;
- сбалансированное питание;
- соблюдение режима труда и отдыха;
- профилактика переохлаждения организма;
- лечение хронических очагов инфекции;
- своевременное лечение острых вирусных инфекций;
- вакцинопрофилактика от гриппа;
- увлажнение слизистой оболочки верхних дыхательных путей;
- регулярная влажная уборка и проветривание;
- отказ от посещения массовых мероприятий в сезон эпидемии вирусных инфекций.
Заключение
Трахеит в большинстве случаев легко лечится и не вызывает серьезных осложнений для здоровья. Но к лечению нужно подойти ответственно, соблюдать назначения своего лечащего врача, принимать лекарства и самостоятельно их не отменять. Выздоровление займет от 5 до 7 дней.
















Оставить комментарий